更年期に入ってから、PMSがひどくなると感じていませんか?
「40代に入ってから、生理前の不調が以前よりもずっとひどくなった」
「更年期 PMS ひどくなる、で検索してここにたどり着いた」
「婦人科でホルモンの薬をもらったけど、なかなか改善しない…」
こんな悩みを抱えている方は、実はとても多いのです。
更年期障害とPMS(月経前症候群)は、どちらも「ホルモンの問題」だと思われがちです。
しかし近年、その症状の悪化には自律神経の乱れが深く関わっていることが明らかになってきました。
ホルモン治療を続けても症状が改善しない、あるいは副作用がつらくて治療を続けられないという方は、「自律神経」という視点から自分の身体を見直すことが改善への突破口になるかもしれません。
そこで今回は更年期にPMSがひどくなるメカニズムを丁寧に解説し、ホルモン療法だけに頼らない根本的な改善のヒントをお伝えします。
PMSとは何か?更年期との違い・共通点を整理する

PMSの基本知識
PMS(Premenstrual Syndrome:月経前症候群)とは、月経(生理)が始まる3〜10日ほど前から現れる心身の不調の総称です。
月経が始まると症状が和らぐことが特徴で、主な症状には以下のようなものがあります。
身体的症状
- 胸の張り・痛み
- 頭痛・偏頭痛
- 腹痛・腰痛
- むくみ・体重増加
- 疲労感・倦怠感
- 睡眠障害(眠れない、または眠りすぎる)
精神的症状
- イライラ・怒りっぽくなる
- 気分の落ち込み・抑うつ感
- 不安感・緊張感
- 集中力の低下
- 感情のコントロールができなくなる
PMSの症状が特に重く、日常生活や人間関係に支障をきたすほど精神症状が強い場合は「PMDD(月経前不快気分障害)」と呼ばれ、より専門的なケアが必要になります。
更年期とは?
更年期とは、閉経をはさんだ前後10年間(一般的には45〜55歳ごろ)を指します。
日本人女性の平均閉経年齢は約50歳前後とされており、この時期に卵巣の機能が低下し、女性ホルモン(エストロゲン)の分泌が急激に減少します。
更年期に現れる身体・精神的な不調を「更年期障害」と呼び、主な症状はPMSと重なるものが多いのが特徴です。
- ほてり・のぼせ(ホットフラッシュ)
- 発汗(特に夜間の寝汗)
- 動悸・息切れ
- めまい・ふらつき
- 不眠
- イライラ・気分の落ち込み
- 疲労感・倦怠感
- 頭痛
PMSと更年期障害に共通する「ホルモンの揺らぎ」
PMSと更年期障害、症状が似ているのには理由があります。
どちらもエストロゲン(卵胞ホルモン)とプロゲステロン(黄体ホルモン)のバランスが崩れることが引き金になっているからです。
ただし、そのメカニズムは少し異なります。
- PMSの場合:排卵後から月経前にかけて、プロゲステロンが増加し、エストロゲンとのバランスが崩れることで症状が出る
- 更年期障害の場合:閉経に向けてエストロゲンそのものが急激に減少し、脳(視床下部)がホルモン分泌を促そうと過剰に働くことで、様々な機能が乱れる
問題は、更年期に差し掛かるとこの2つが重なることです。
なぜ更年期に入るとPMSがひどくなるのか?

40代になってから、「PMSが以前よりひどくなった」「更年期にPMSがひどくなる」と感じる女性は非常に多くいます。
その原因は、単なる「ホルモン量の変化」だけでは説明しきれません。
理由①:エストロゲンの「揺らぎ」が激しくなる
更年期に入ると、エストロゲンの分泌量は一直線に減少するのではなく、乱高下を繰り返しながら下がっていきます。
この「揺らぎ」こそが問題の本質です。月経周期ごとにホルモン量が大きく上下するため、PMSが起きやすい「黄体期(排卵後〜月経前)」のホルモンバランスの乱れがより顕著になります。結果として、PMSの症状が以前よりも強く、長く続くようになるのです。
理由②:プロゲステロンが先に減少するため「エストロゲン優位」になりやすい
更年期に近づくにつれ、排卵が起こりにくくなります。排卵が起こらないと、プロゲステロンの分泌量が激減します。エストロゲンとプロゲステロンのバランスが崩れ、相対的にエストロゲンが過剰な状態(エストロゲン優位)になります。
このエストロゲン優位の状態は、PMSの症状悪化と深く関連しており、胸の張り・むくみ・気分の不安定さなどを引き起こしやすくなります。
理由③:自律神経への負担が増大する
ここが、多くの方が見落としているポイントです。
エストロゲンには、自律神経のバランスを整える作用があります。エストロゲンは脳の視床下部に作用し、自律神経(交感神経と副交感神経)のコントロールを助けています。
更年期にエストロゲンが減少・乱高下すると、視床下部が混乱し、自律神経のバランスが崩れやすくなります。その結果、PMSの症状だけでなく、動悸・めまい・のぼせ・不眠・イライラといった自律神経失調症に似た症状が重なって現れるようになります。
つまり、更年期にPMSがひどくなる根本には「ホルモンの乱れ→自律神経の乱れ」というメカニズムが存在しているのです。
自律神経とホルモンの深い関係
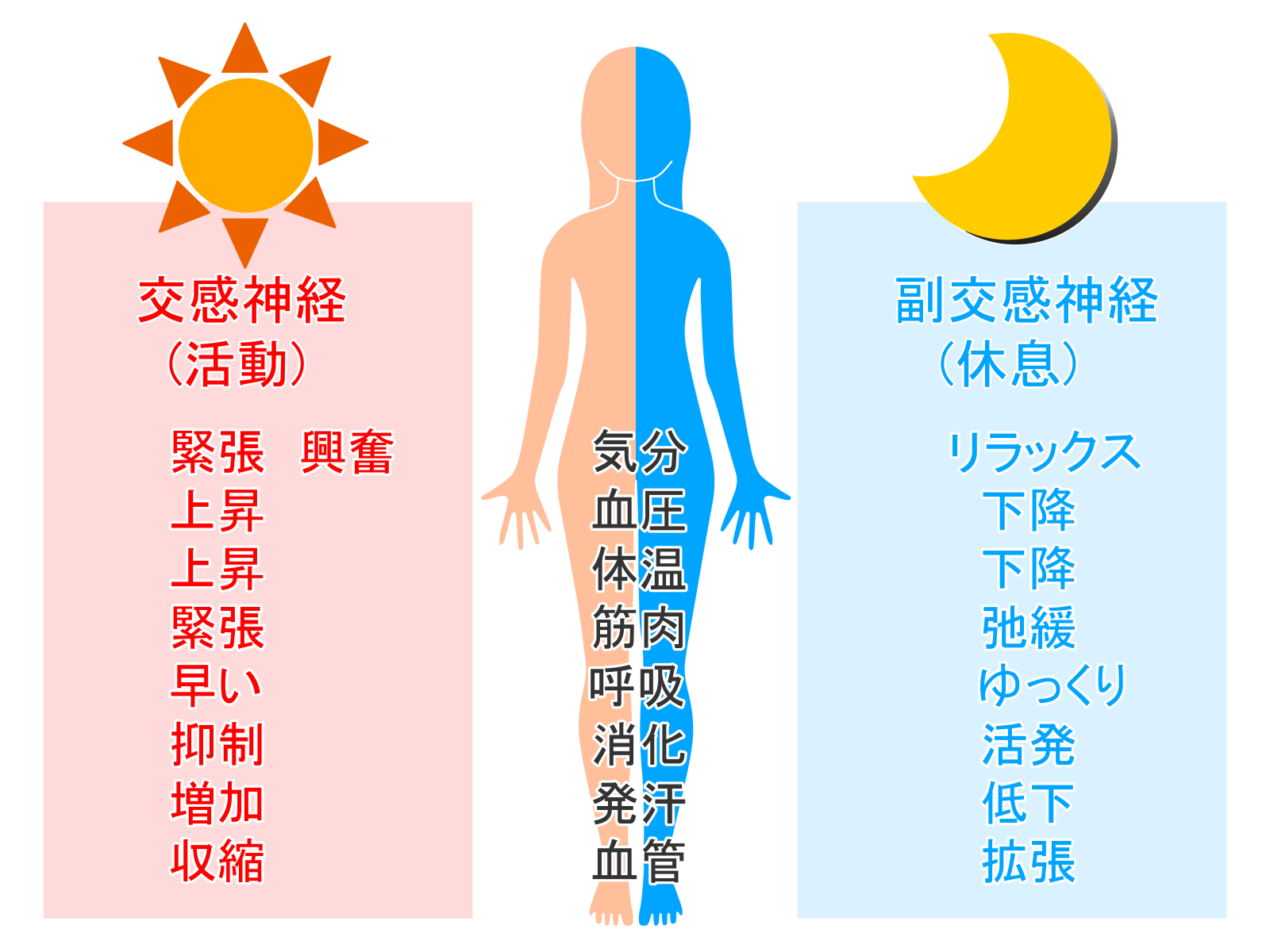
エストロゲンと自律神経は切っても切れない関係
自律神経は、心臓・血管・消化器・体温調節など、体の無意識な機能をコントロールする神経系です。
「交感神経(アクセル)」と「副交感神経(ブレーキ)」の2種類があり、この2つのバランスによって私たちの体は健康を保っています。
エストロゲンは、視床下部を介して自律神経に直接影響を与えています。
エストロゲンが安定しているときは、交感神経と副交感神経のバランスが保たれやすくなります。
ところが、更年期にエストロゲンが急激に減少・変動すると、視床下部は「もっとエストロゲンを出せ」という信号を卵巣に送り続けます。
しかし卵巣の機能が低下しているためホルモンは出ません。この「指令と応答のミスマッチ」が視床下部の混乱を招き、同じ視床下部でコントロールされている自律神経機能も同時に乱れてしまうのです。
自律神経が乱れると、PMSはなぜひどくなるのか
自律神経のバランスが崩れると、以下のような連鎖反応が起きます。
① 交感神経の過緊張
→ 血管が収縮し、頭痛・肩こり・冷えが悪化
→ 筋肉が緊張し、腹痛・腰痛が増悪
→ 睡眠が浅くなり、疲労が蓄積する
② 脳内神経伝達物質(セロトニン・ドーパミン)の低下
→ 気分の落ち込み・イライラ・不安感が強まる
→ PMSの精神症状(PMDD的な症状)が悪化する
③ 内臓機能の低下
→ 消化器系の不調(便秘・下痢・吐き気)
→ むくみ・体重増加の悪化
④ 体温調節機能の乱れ
→ のぼせ・ほてり・発汗(ホットフラッシュ)
このように、自律神経の乱れが、PMSのあらゆる症状を増幅させるという構造があるのです。
現代生活がさらに自律神経を追い詰める
更年期に差し掛かる40〜50代は、仕事・子育て・親の介護など、多くのストレスを抱える年代でもあります。
精神的なストレスは交感神経を過剰に刺激し、自律神経バランスをさらに乱します。また、不規則な食生活・睡眠不足・運動不足といった生活習慣の問題(化学的・構造的ストレス)も、自律神経の乱れを悪化させる要因です。
つまり、ホルモンの揺らぎ+現代生活のストレスが重なることで、更年期の女性はPMSと更年期障害の両方に苦しむという「二重苦」に陥りやすいのです。
医療機関での治療とその限界

婦人科・産婦人科での一般的な治療
更年期のPMS悪化に対して、医療機関では主に以下の治療が行われます。
ホルモン補充療法(HRT)
減少したエストロゲンを薬(飲み薬・貼り薬・塗り薬)で補う方法です。ホットフラッシュや不眠など一部の症状には効果が期待できます。
しかし、血栓リスクの上昇、吐き気・頭痛・倦怠感といった副作用が出る方も多く、長期継続が難しいケースも少なくありません。
低用量ピル(OC)・LEP(低用量エストロゲン・プロゲスチン配合薬)
ホルモンの変動を抑えることでPMSを緩和する方法です。ただし、血栓リスクや吐き気・頭痛・不正出血などの副作用が出ることがあります。
抗うつ薬・抗不安薬
精神症状(イライラ・落ち込み・不安)が強い場合に処方されます。
飲んでいる間は症状が抑えられますが、服薬をやめると症状がぶり返すことが多く、根本的な解決にはならないケースがあります。
漢方薬
当帰芍薬散・加味逍遙散・桂枝茯苓丸などが処方されることがあります。副作用が少なく継続しやすい半面、効果が出るまでに時間がかかることも。
なぜ治療を続けても改善しない人がいるのか
医療機関での治療は「ホルモン」に対してアプローチするものがほとんどです。
しかし、更年期のPMS悪化の背景に自律神経の乱れがあることを見落としていると、いくらホルモン値を調整しても根本的な改善につながりにくいのです。
自律神経のバランスは、血液検査やホルモン検査では測定できません。
そのため、検査では「異常なし」と言われながらも、つらい症状が続いているという状態が生まれるのです。
律神経を整えることがPMS改善のカギ
自分でできる自律神経ケア

更年期のPMSを和らげるために、日常生活でできる自律神経ケアをご紹介します。
① 規則正しい睡眠リズムを整える
毎日決まった時間に起床・就寝することで、体内時計が整い、自律神経のバランスが安定しやすくなります。寝る前のスマートフォン操作を控え、室温を快適に保つ工夫も効果的です。
② 腹式呼吸・深呼吸を取り入れる
深い呼吸は副交感神経を活性化し、緊張した交感神経を落ち着かせます。特に月経前の緊張感が高まる時期に意識して行うと、イライラや不安感の軽減に役立ちます。
1日数分、ゆっくりと鼻から吸い、口からゆっくり吐く腹式呼吸を習慣にしましょう。
③ 適度な有酸素運動
ウォーキング・軽いジョギング・ヨガなどの有酸素運動は、幸福ホルモン(セロトニン・エンドルフィン)の分泌を促し、自律神経のバランスを整えます。
激しすぎる運動は逆に交感神経を刺激するため、「少し息が上がる程度」が目安です。
④ 食事でホルモンバランスを整える
大豆イソフラボン(豆腐・納豆・豆乳など)は植物性エストロゲン様物質として注目されています。また、マグネシウム(ナッツ・緑黄色野菜)やビタミンB6(鶏肉・魚・バナナ)はPMSの症状緩和に役立つとされています。
砂糖・アルコール・カフェインの過剰摂取は自律神経を乱すため、控えめにすることをおすすめします。
⑤ ストレスを「話す」ことで発散する
精神的なストレスを溜め込むことは、交感神経を慢性的に緊張させる最大の要因です。信頼できる人に話す、日記に書く、専門家に相談するなど、ストレスを外に出す習慣をつけましょう。
⑥ 身体のゆがみを整える
背骨・骨盤のゆがみは、自律神経の通り道(脊髄)に影響を与え、自律神経の乱れを引き起こすことがあります。姿勢を意識したり、専門家による整体・施術を受けることも、自律神経ケアの重要な要素です。
医療機関で改善しない更年期PMS悪化には「枚方自律神経調整院の自律神経整体」

病院でホルモン治療を続けても、漢方を試しても、なかなか更年期のPMS悪化が改善しない——。そのような方に、ぜひ知っていただきたいのが、大阪府枚方市に構える「枚方自律神経調整院」の自律神経整体です。
更年期のPMS悪化は「自律神経バランスの問題」と捉える
枚方自律神経調整院では、更年期障害やPMSの悪化を「自律神経バランスの乱れによる症状=自律神経失調症の一種」と捉えています。
更年期の症状が出るプロセスをひとことで言えば、「エストロゲンの減少→脳(視床下部)の混乱→自律神経の乱れ→多彩な症状」という流れです。
つまり、症状の根っこにあるのは自律神経の乱れであり、そこに直接アプローチすることが本質的な改善につながるという考え方です。
ホルモン値は薬で調整できても、自律神経バランスの乱れそのものは改善されない——。これが、病院での治療だけでは限界を感じる方が多い理由です。
枚方自律神経調整院の施術内容
枚方自律神経調整院では、「精神的ストレス」「化学的ストレス」「構造的ストレス」の3つを同時に整えることで、根本から自律神経バランスを安定させる施術を行っています。
こんな方に特におすすめです
- 病院でホルモン治療を受けたが副作用がつらくて続けられない
- 漢方・薬を試したが更年期のPMS症状が改善しない
- 検査では「異常なし」と言われるのに、つらい症状が続いている
- イライラ・気分の落ち込み・不眠・めまい・頭痛など複数の症状がある
- 身体だけでなく、心のケアも含めて根本から整えたい
まとめ|更年期でPMSがひどくなるのはホルモンだけの問題ではない

「更年期 PMS ひどくなる」という悩みを抱える女性は非常に多く、その背景には単なるホルモンの変化だけでなく、自律神経の乱れが深く関与していることがわかってきています。
エストロゲンの急激な減少・乱高下は視床下部を混乱させ、自律神経のバランスを崩します。その結果、PMSの症状(頭痛・イライラ・むくみ・不眠・気分の落ち込みなど)が以前よりもひどくなるのです。ホルモン治療や薬物療法だけでは改善しないケースが多い理由も、ここにあります。
自律神経を整えることが、更年期のPMS悪化の根本的な改善につながります。
日常生活でできる自律神経ケア(睡眠リズムの改善・呼吸法・適度な運動・食事改善)を実践しながら、それでも改善しない場合は、自律神経の専門家に相談することをおすすめします。
医療機関での治療で改善が見られない方、副作用がつらくて治療を続けられない方は、ぜひ大阪府枚方市の「枚方自律神経調整院」にご相談ください。
更年期のPMS悪化を「ホルモンだけの問題」ではなく「自律神経バランスの問題」として捉え、25年以上の経験と技術で根本から改善を追求しています。
更年期だからと諦めないでください。あなたの体は、必ず変わることができます。




